Aneta Gieroń: Ponad milion Polaków obejrzało już kinach „Bogów”, film w reżyserii Łukasza Palkowskiego, opowiadający o początkach kariery słynnego polskiego kardiochirurga, profesora Zbigniewa Religi i masowo uwierzyliśmy, że wszędzie pacjenci umierają, ale nie na kardiochirurgii.
Dr hab. nauk med. Kazimierz Widenka: Na kardiochirurgii, niestety, też się umiera, średnia śmiertelność wynosi obecnie poniżej 5 procent. Czyli na 1000 operowanych rocznie pacjentów umiera około 50. Pacjenci kardiochirurgiczni rzadko umierają na stole operacyjnym, a najczęściej z powodu niewydolności wielonarządowej, kilka tygodni po zabiegu, na oddziale intensywnej terapii. Kardiochirurdzy dużo bardziej niż samej choroby serca, obawiają się chorób towarzyszących, co jest w dużym stopniu związane z wiekiem pacjentów, ale też z okresem trwania choroby serca.
Wracając do niskiej umieralności na kardiochirurgii. To zasługa odpowiednio zorganizowanej diagnostyki, oddziału pooperacyjnego i tego, jak pacjenci monitorowani są po zabiegu. Nasze standardy nie odbiegają w niczym od standardów światowych. Gdyby takie monitorowanie i opiekę pooperacyjną zastosować w innych dziedzinach chirurgii, możliwe byłoby operowanie także tych pacjentów, którzy dziś są dyskwalifikowani ze względu na chorobę serca i duże obciążenia np. do operacji endoprotezy stawu biodrowego, albo operacji ogólnochirurgicznej brzusznej. Na kardiochirurgii rzadko się zdarza, by pacjent nie nadawał się do zabiegu operacyjnego.
Trzeba też pamiętać o rozwoju naukowo-technicznym i praktyce. W chwili obecnej śmiertelność przy wszczepianiu by-passów, czyli pomostowaniu tętnic wieńcowych z użyciem krążenia pozaustrojowego jest na poziomie 0,8 proc. Ale! Te zabiegi wykonuje się od prawie 40 lat. Kilka dekad wcześniej śmiertelność przy by-passach sięgała około 10 proc. i nikogo to nie dziwiło.
Sam tytuł filmu „Bogowie” zrobił wam, kardiochirurgom więcej dobrego, czy złego?
W filmie jest scena, w której prof. Religa jest bardzo niezadowolony, bo przez przypadek był świadkiem rozmowy pacjenta z córką. To dużo mówi o naszym zawodzie. Każdy chirurg, kardiochirurg musi się nauczyć, że pacjenta można lubić przed zabiegiem, po zabiegu, ale nie powinien o nim myśleć w trakcie zbiegu. Zbyt mocno obciążają wtedy emocje i bardzo łatwo o błąd. Trzeba się odizolować od wiedzy, że pacjent ma rodzinę, trójkę dzieci, albo żonę w ciąży. Nie wolno o tym myśleć, bo to początek nieszczęścia. I bez względu na to, jak walczymy o pacjentów, jak przez ten czas się do nich przywiązujemy, nie jesteśmy bogami. A że takie określenie w filmie?! Zajmujemy się sercem, organem, który jak pracuje, człowiek żyje. Gdy serce nie bije, umieramy.
W dyskusjach po filmie, w wypowiedziach m.in. prof. Andrzeja Bochenka usłyszeliśmy, że to jak dziś wygląda polska kardiochirurgia, jakie panują w niej standardy i fakt, że oddziały kardiochirurgiczne są także w takich miastach jak Rzeszów, czy Zamość, to duża zasługa prof. Zbigniewa Religi.
Prof. Zbigniew Religa zmienił kardiochirurgię z okresu feudalnego na kapitalistyczny. W początkach kardiochirurgii w Polsce było kilku profesorów i to on decydowali o wszystkim. Młodzi lekarze zaczynali operować samodzielnie dopiero po 40. roku życia, jednostki operowały wcześniej. Zasługą zaś prof. Religi było wykształcenie bardzo dużego grona kardiochirurgów i danie im możliwości operowania już w okolicach 29 – 30. urodzin. To miało duże znaczenie, ponieważ wiek też ma swoje prawa. Jeśli ktoś nauczy się operować i nabierze w tym wprawy w wieku 30 lat, na koniec będzie dużo lepszym kardiochirurgiem, niż ktoś, kto zaczyna samodzielnie operować w wieku 45 lat.
Oglądając film, podglądamy walkę prof. Religi o udaną transplantację serca, co dawałoby szansę przeżycia tym pacjentom, dla których nie było już żadnej nadziei. Co dziś w kardiochirurgii jest takim wyzwaniem na miarę transplantacji serca sprzed 30 lat?
W 99 proc. praca na oddziale kardiochirurgii sprowadza się do operacji by-passów, zastawek, chirurgii aorty. To wszystko są bardzo duże zabiegi, ale to nie są transplantacje. Sam rozwój kardiochirurgii idzie w kilku kierunkach. Z jednej strony coraz więcej robi się operacji małoinwazyjnych, z drugiej zaś wykonujemy tak ogromne zabiegi jak np. wymianę całej aorty z przeszczepieniem tętnic prowadzących krew do mózgu, które jeszcze kilkanaście lat temu na pewno zakończyłyby się niepowodzeniem, a dziś pacjenci przeżywają.
Trzeci kierunek, to rozwój nowoczesnych technologii, gdzie mamy urządzenia do wspomagania pracy lewej i prawej komory serca, sztuczne serca. Marzeniem jest zbudowanie takiego serce, które byłoby w stanie bez powikłań u 90 proc. pacjentów przedłużyć życie o 5 lat bez niedogodności z tym związanych.
Kolejna potencjalna droga, choć mocno rewolucyjna, to wyhodowanie gotowych do pracy narządów w tym serca. Wszystkie operacje mogłyby się wtedy ograniczyć nie do naprawienia, ale do wymiany. To trochę medyczne science fiction, ale to nie jest niemożliwe. To tylko kwestia wpisania w kod genetyczny narządu, który hodujemy, takich samych danych, jak organizmu, który go przyjmuje. Dziś to abstrakcja, ale za 50 lat?! Kto wie. Gdy przed wiekami Leonardo da Vinci rysował helikopter, zdawało się to nierealne, a od wielu lat helikopterami latamy.
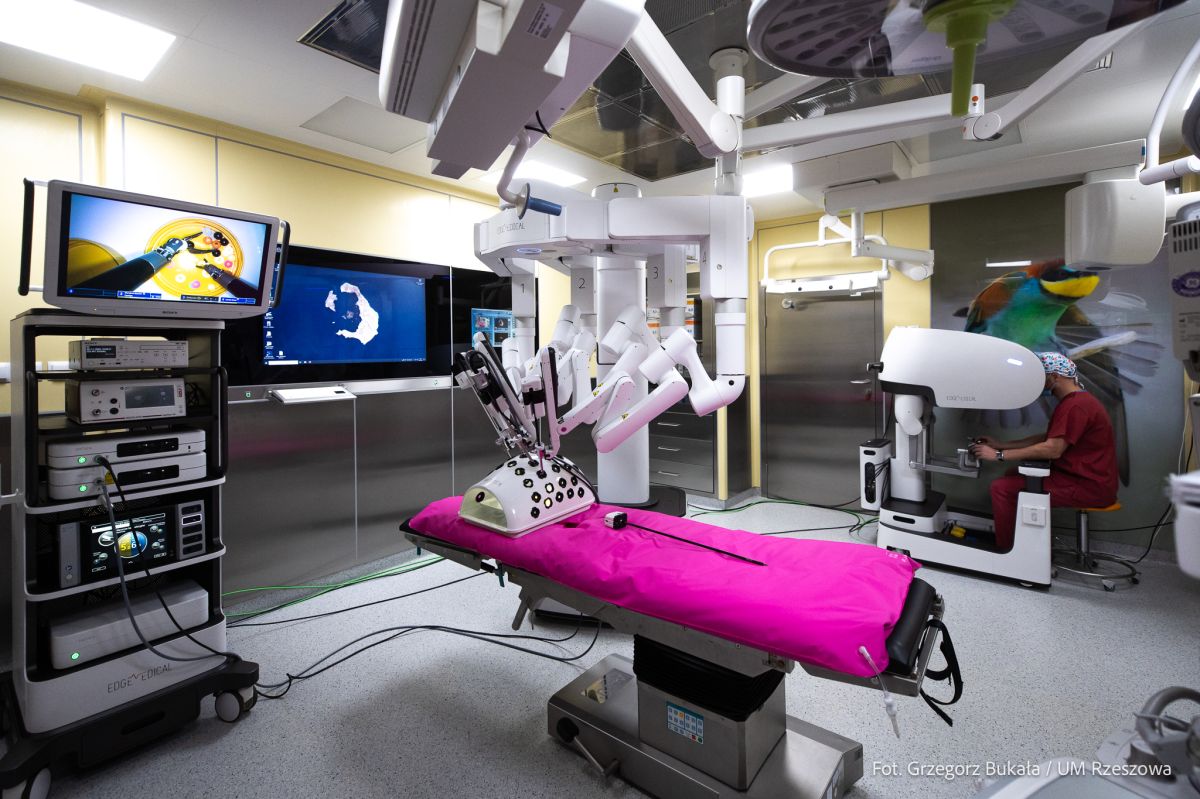
Rzeszowska kardiochirurgia ma 8 lat i należy do jednych z najmłodszych tego typu placówek w Polsce, gdzie robi się wszystko, z wyjątkiem transplantacji. Co najbardziej cieszy po tych 8 latach?
Fakt, że większość kardiologów i kardiochirurgów w Polsce, wie, że w Rzeszowie jest kardiochirurgia. Paradoksalnie, bardzo trudno zaistnieć w świadomości innych jako ośrodek.
Czym ściągamy uwagę?
Konkretnymi zabiegami, które są powtarzalnie wykonywane. Wykonuje się je też w innych ośrodkach, ale u nas robi się tego dużo i z dobrymi wynikami. Jednym z nich jest właśnie plastyka zastawki mitralnej, aortalnej i trójdzielnej z minidostępu, a drugim są bardzo duże zbiegi wymiany aorty. To dwie najistotniejsze rzeczy.
Plastyka zastawki mitralnej, aortalnej i trójdzielnej z mini dostępu stała się rzeszowską specjalnością. Około 150 zabiegów rocznie.
Zaczęliśmy to robić wcześnie, 6 lat temu, w Polsce wtedy takie zabiegi były robione tylko w Katowicach, skąd przyszedłem i robiono ich kilka, kilkanaście w roku. Dlaczego inne ośrodki nie robią tego tak dużo jak w Rzeszowie? To jest trudny i męczący zabieg zarówno dla lekarzy jak i personelu. Jest to też zabieg „do pierwszej pomyłki”, gdzie bardzo trudno coś naprawić, gdy zepsuje się w trakcie zabiegu. Natomiast, jeśli ten sam zabieg wykonuje się w sposób tradycyjny, to nawet jeśli dojdzie do powikłania w trakcie operacji, łatwiej jest reagować. Trzeba też przekroczyć pewną barierę mentalną u lekarza. Dlaczego mam coś robić 5 godzin, skoro w metodzie tradycyjnej operacja zajmuje mi około 2,5 godziny?! Zabieg ma jednak ogromne zalety dla pacjenta, nie przecinamy mostka, co skraca okres rehabilitacji. Dlatego program operacji miniinwazyjnych konsekwentnie realizujemy i nie traktujemy ich jak ekstrawagancji wykonywanej raz w miesiącu. Medycyna to jest rynek, jak każdy inny. To pacjent decyduje, a pacjenci są zainteresowani zabiegami jak najmniej inwazyjnymi.
Ile tego typu operacji wykonano w Rzeszowie od początku istnienia kardiochirurgii?
Z mini dostępu około 500. Obecnie kolejka oczekujących na zabieg plastyki zastawki mitralnej z mini dostępu wynosi 10 miesięcy.
Gdy na inne zabiegi czekami latami, to choroby kardiochirurgiczne zdają się być całkiem szybko leczone.
10 miesięcy, to strasznie długo. Ale warto, na co innego zwrócić uwagę. Kolejki oczekujących są wszędzie, nawet w Australii i w Stanach Zjednoczonych. Na wymianę soczewki w Australii oczekuje się nawet do czterech lat. Nie ma takiej możliwości, żeby jakiekolwiek, nawet najbogatsze społeczeństwo mogło sobie kiedykolwiek pozwolić na wszystkie zabiegi natychmiast. Szkoda, że się o tym uczciwie nie mówi. Zabieg operacyjny, jaki dziś robimy, jest 5 razy droższy niż jeszcze kilka lat temu. By śmiertelność w leczeniu by – passów była na poziomie 0,8 proc., leczenie musi być obecnie 10 razy droższy niż 10, czy 20 lat temu. Dziś w trakcie zabiegu monitorujemy nie jeden, ale dwadzieścia parametrów, do tego dochodzi opieka pooperacyjna na bardzo wysokim poziomie. To wszystko jest bardzo ważne i potrzebne, bo w grę wchodzi zdrowie i życie pacjenta, ale to wszystko kosztuje. Bez pieniędzy nie da się poprawić wyników.
Ale to nie pieniądze zmieniły medycynę najbardziej w ostatniej dekadzie.
Medycynę najbardziej odmienił fakt, że mogę dziś usiąść za pulpitem komputera i w 5 minut w sieci znaleźć to, co mi pozwoli wyleczyć pacjenta, nawet, jeśli teraz jeszcze nie wiem, co to jest. Internet odmienił świat i medycynę najbardziej.